Bandscheibenvorfall
Symptome, Übungen, Auslöser und Therapiemöglichkeiten
Manchmal beginnt es ganz unscheinbar. Ein Ziehen im Rücken nach dem Heben einer schweren Tasche, ein Taubheitsgefühl im Bein, das einfach nicht verschwindet. Was auf den ersten Blick wie eine harmlose Verspannung wirkt, kann sich als Bandscheibenvorfall entpuppen – eine der häufigsten Ursachen für hartnäckige, heftige Rückenschmerzen.
In diesem Beitrag lesen Sie, woran Sie einen Bandscheibenvorfall erkennen, wie sich die Symptome je nach betroffener Region unterscheiden und welche Behandlungen infrage kommen, wenn Physiotherapie und Schmerzmittel nicht mehr helfen.
Moderne Schmerzbehandlung
Was ist ein Bandscheibenvorfall?
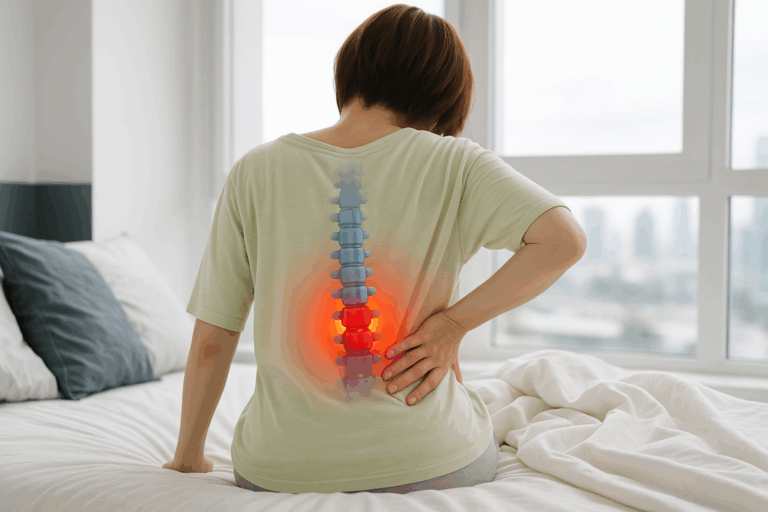
Die Bandscheiben liegen wie stoßdämpfende Kissen zwischen den einzelnen Wirbeln der Wirbelsäule. Jede Bandscheibe besteht aus einem weichen Gallertkern, der von einem festen Faserring umschlossen ist.
Kommt es zu einem Riss in diesem Faserring, kann der Gallertkern austreten. Das ist ein Bandscheibenvorfall. Je nachdem, in welche Richtung sich das Gewebe verschiebt, kann es auf Nerven oder sogar das Rückenmark drücken. Das löst typische Beschwerden aus, vom Rückenschmerz bis hin zu Taubheitsgefühlen oder Bewegungseinschränkungen in Armen oder Beinen.
Schmerztherapie mit Präzision
Kann ein Bandscheibenvorfall meine Symptome auslösen?
Wenn Rückenschmerzen plötzlich auftreten und zusätzlich Taubheitsgefühle oder Kribbeln in den Extremitäten spürbar sind, liegt der Verdacht auf einen Bandscheibenvorfall nahe. Je nachdem, an welcher Stelle der Wirbelsäule der Vorfall passiert, zeigen sich bei einem Bandscheibenvorfall unterschiedliche Symptome. Überwiegend betroffen ist die Lendenwirbelsäule, doch auch im Halswirbelbereich können Bandscheibenvorfälle auf Nerven drücken.
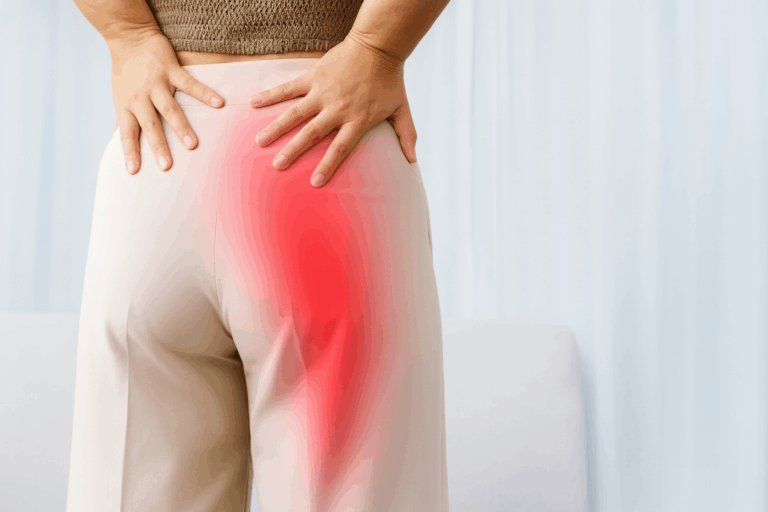
Welche Symptome sind typisch für einen Bandscheibenvorfall der LWS?
Ein Vorfall im Bereich der Lendenwirbelsäule äußert sich meist durch belastende Rückenschmerzen, die nicht nur lokal begrenzt bleiben, sondern häufig ausstrahlen und mit neurologischen Störungen einhergehen können. Besonders alltägliche Bewegungen werden dabei zur Herausforderung. Typische weitere Symptome eines Bandscheibenvorfalls in der LWS sind:
- Starke Schmerzen im unteren Rücken, die in Beine, Gesäß oder bis in die Füße ausstrahlen können
- Verstärkte Schmerzen bei Bewegung, Husten oder Niesen
- Taubheitsgefühle oder Kribbeln in den Beinen oder Zehen
- Abgeschwächte Reflexe in den unteren Extremitäten
- Muskelschwäche oder Lähmungserscheinungen, vor allem in Bein oder Fuß
- Probleme mit Blase oder Darm, z. B. unkontrollierte Entleerung (ein medizinischer Notfall)
- Dauerhafte Muskelverspannungen im Lendenbereich
Hinweis
Am häufigsten tritt ein Bandscheibenvorfall im Bereich zwischen den Wirbeln L4/L5 oder L5/S1 auf.
Welche Beschwerden deuten auf einen Bandscheibenvorfall der HWS hin?
Ist die Halswirbelsäule betroffen, können die Beschwerden weit über Nacken- oder Schulterschmerzen hinausgehen. Die Nähe zu wichtigen Nervenbahnen macht sich oft durch Ausstrahlungen, neurologische Auffälligkeiten und teils unspezifische Begleitsymptome bemerkbar.
- Nackenschmerzen (drückend oder stechend)
- Ausstrahlende Schmerzen in Schulter, Arm oder Hand
- Eingeschränkte Beweglichkeit von Kopf und Nacken
- Muskelverhärtungen und ein Ziehen entlang der Halsmuskulatur
- Unbewusste Schonhaltung, um den Schmerz zu vermeiden
- Kribbeln, Taubheitsgefühle oder Kraftverlust in Armen und Händen
- Spannungskopfschmerzen, oft einseitig
- Schwindel oder Benommenheit (selten)
- Ohrgeräusche (Tinnitus, selten), Flimmern vor den Augen (selten)
- Selten: Schluckbeschwerden oder Atemprobleme, wenn Nerven betroffen sind, die das Zwerchfell beeinflussen
Hinweis
Besonders häufig betroffen sind die Bandscheiben zwischen den Wirbeln HWK 5/6 und HWK 6/7.
Moderne Schmerzbehandlung
In welchen Bereichen der Wirbelsäule sind Bandscheibenvorfälle besonders häufig?
Bandscheibenvorfälle können grundsätzlich entlang der gesamten Wirbelsäule auftreten. Besonders häufig sind jedoch die Bandscheiben im Bereich der Lendenwirbelsäule betroffen. Das liegt daran, dass die LWS den Großteil des Körpergewichts trägt und bei Bewegungen besonders stark belastet wird.
- Rund 90 % aller Bandscheibenvorfälle betreffen die Lendenwirbelsäule.
- Die Halswirbelsäule ist deutlich seltener betroffen, kann aber ebenso gravierende Symptome verursachen.
- Im Brustwirbelsäulenbereich (BWS) sind Vorfälle aufgrund der geringen Beweglichkeit am seltensten.
Was sind mögliche Auslöser für einen Bandscheibenvorfall?
Ein Bandscheibenvorfall entsteht selten aus dem Nichts. Meist wirken verschiedene Risikofaktoren über längere Zeit zusammen oder ein einzelnes Ereignis überfordert die Bandscheibe plötzlich. In beiden Fällen kann es zum Riss im Faserring und zum Austritt des Gallertkerns kommen. Die häufigsten Ursachen und begünstigenden Faktoren sind:
Verschleiß (Degeneration)
Die meisten Bandscheibenvorfälle treten im unteren Rücken auf, und zwar am häufigsten im Alter zwischen 30 und 50 Jahren. In diesem Alter wird die Außenschicht schwächer und der Kern, der unter hohem Druck steht, kann sich durch einen Riss oder eine brüchige Stelle vorwölben. Ab dem 50. Lebensjahr beginnt sich der Kern zu verhärten, sodass ein Vorfall weniger wahrscheinlich wird.
Fehlhaltungen
Eine dauerhaft ungünstige Körperhaltung belastet einzelne Bandscheiben übermäßig und beschleunigt ihren Verschleiß.
Bewegungsmangel
Wer sich zu wenig bewegt, schwächt die Rückenmuskulatur und die Wirbelsäule verliert an Stabilität.
Übergewicht
Jedes Kilo zu viel erhöht den Druck auf die Bandscheiben, insbesondere im Bereich der Lendenwirbelsäule.
Falsches Heben und Tragen
Ruckartige, unsaubere Bewegungen beim Anheben schwerer Gegenstände sind ein häufiger Auslöser akuter Vorfälle
Überlastung im Beruf
Wer viel sitzt, schwer hebt oder einseitige Belastungen erfährt, gefährdet die Bandscheiben langfristig.
Verletzungen oder Unfälle
Ein plötzlicher Sturz oder ein Schleudertrauma kann eine Bandscheibe schädigen.
Fehlstellungen der Wirbelsäule oder des Beckens
Eine ungleichmäßige Statik kann bestimmte Segmente chronisch überlasten.
Osteoporose oder Arthrose
Beide Erkrankungen beeinträchtigen die Stabilität der Wirbelsäule und erhöhen das Risiko für Bandscheibenprobleme.
Rauchen
Nikotin verringert die Nährstoffversorgung der Bandscheiben und schwächt so ihre Regeneration.Bei Männern kann eine Entzündung der Prostata Schmerzen im unteren Rücken verursachen. Diese strahlen oft bis ins Becken oder Gesäß aus.
Stress
Dauerhafte Anspannung kann zu Muskelverkrampfungen führen, die wiederum die Wirbelsäule einseitig belasten.
Ein Bruch im Bereich der Lendenwirbelsäule, beispielsweise durch einen Sturz, verursacht vornehmlich akute und lokal begrenzte Schmerzen. Häufig sind ältere Menschen mit Osteoporose betroffen.

Ihr Rücken in besten Händen
Vereinbaren Sie gerne einen Termin in meiner Praxis, wenn Sie bereits eine Diagnose haben, die Schmerzen Ihren Alltag einschränken und Sie sich über mögliche interventionelle wie operative Behandlungsformen informieren möchten. Mit mehr als 20 Jahren Erfahrung stehe ich Ihnen als Neurochirurg auf dem Gebiet der Wirbelsäulenchirurgie zur Seite.
Was unterscheidet einen akuten von einem chronischen Bandscheibenvorfall?
Nicht jeder Bandscheibenvorfall verläuft gleich. Während manche Patienten plötzlich starke Beschwerden entwickeln, schleichen sich die Symptome bei anderen über Wochen oder Monate ein. Ob es sich um einen akuten oder chronischen Verlauf handelt, kann Hinweise auf die Ursache geben und ist wichtig für die Wahl der passenden Behandlung.
Akuter Bandscheibenvorfall
Ein akuter Bandscheibenvorfall entsteht meist plötzlich und unerwartet, häufig beim Heben, Drehen oder durch eine ungeschickte Bewegung. Dabei reißt der äußere Faserring der Bandscheibe, und der Gallertkern drückt auf eine Nervenwurzel.
Typisch für den akuten Verlauf:
- Plötzlich einsetzende starke Rückenschmerzen
- Ausstrahlende Schmerzen in Bein, Gesäß, Arm oder Schulter
- Kribbeln, Taubheitsgefühle oder Muskelschwäche in den betroffenen Gliedmaßen
- Auslöser oft klar benennbar (z. B. schweres Heben oder falsche Bewegung)
- Sofortige ärztliche Abklärung sinnvoll (vor allem bei neurologischen Ausfällen)
Chronischer Bandscheibenvorfall
Ein chronischer Bandscheibenvorfall entwickelt sich dagegen allmählich, oft über viele Monate hinweg. Ursache ist häufig ein bereits vorbestehender Bandscheibenschaden oder eine schleichende Abnutzung. Die Symptome können fluktuieren und sind meist weniger heftig als bei einem akuten Vorfall.
Kennzeichen des chronischen Verlaufs:
- Wiederkehrende oder langanhaltende Schmerzen im Rücken
- Beschwerden nehmen langsam zu, sind aber oft weniger intensiv
- Missempfindungen oder Muskelschwäche in bestimmten Körperregionen
- Tägliche Belastung (z. B. im Beruf) verstärkt die Symptome
- Eine Kombination aus Verschleiß, Fehlbelastung und fehlender Bewegung ist oft mitverantwortlich.
Wichtig: Auch ein zunächst akuter Vorfall kann chronisch werden, insbesondere, wenn er nicht richtig ausheilt oder dauerhaft belastet wird.
Schmerztherapie mit Präzision
Wann sollte ich mit Symptomen eines Bandscheibenvorfalls zum Arzt gehen?
Ein Bandscheibenvorfall kann harmlos verlaufen, muss er aber nicht. Manche Symptome sind Warnzeichen, bei denen ärztlicher Rat dringend nötig ist. Zögern Sie nicht, Hilfe in Anspruch zu nehmen, wenn:
- die Schmerzen länger als 3 bis 4 Tage bestehen und keine Besserung eintritt,
- Taubheitsgefühle, Kribbeln oder Lähmungserscheinungen in Beinen, Füßen oder Armen auftreten,
- die Kontrolle über Blase oder Darm gestört ist (etwa durch ungewollten Harn- oder Stuhlverlust),
- die Beschwerden zunehmen, statt schwächer zu werden,
- Schmerzen in Ruhe auftreten oder den Schlaf massiv stören.
Besonders bei Anzeichen eines sogenannten Cauda-Syndroms, also Lähmungen oder Funktionsstörungen im Beckenbereich, handelt es sich um einen medizinischen Notfall. In solchen Fällen sollte rasch ein Facharzt oder eine Klinik aufgesucht werden
Wie stellt der Arzt die Diagnose bei einem Bandscheibenvorfall?
Ein Bandscheibenvorfall kann nur dann gezielt behandelt werden, wenn klar ist, wo er liegt, wie ausgeprägt er ist und welcher Bereich der Wirbelsäule betroffen ist. Um das herauszufinden, geht der Arzt schrittweise vor:
1. Anamnese
In einem persönlichen Gespräch stellt Ihr Arzt Ihnen gezielte Fragen. So lassen sich erste Hinweise auf den Ort und die evtl. Ursache der Beschwerden sammeln.
- Wann genau traten die Beschwerden auf?
- Wo sitzen die Schmerzen?
- Strahlen die Schmerzen in andere Körperbereiche aus?
- Gibt es Taubheitsgefühle, Lähmungen oder Probleme beim Wasserlassen?
- Welche Belastungen oder Bewegungen verschlimmern die Schmerzen?
2. Körperliche Untersuchung
Anschließend werden Bewegungstests und neurologische Tests durchgeführt, um das Zusammenspiel zwischen Nerven und Muskeln zu überprüfen und mögliche Ausfälle zu erkennen
- Wie beweglich sind Hals, Rücken oder Beine?
- Wie reagieren Muskeln, Nerven und Reflexe auf bestimmte Reize?
- Gibt es auffällige Unterschiede zwischen linker und rechter Körperseite?
3. Bildgebende Verfahren
Um den Verdacht zu bestätigen und die genaue Lage des Bandscheibenvorfalls zu bestimmen, kommen bildgebende Methoden zum Einsatz.
- MRT (Magnetresonanztomographie, 1. Wahl): Das Standardverfahren bei Bandscheibenvorfällen (Goldstandard). Es zeigt detailliert die Bandscheiben, Nervenwurzeln und den Rückenmarkskanal.
- CT (Computertomographie, 2. Wahl): Wird genutzt, wenn eine schnelle Darstellung von Knochenstrukturen nötig ist, zum Beispiel bei Verdacht auf zusätzliche knöcherne Engstellen oder wenn Patienten mit metallischen Implantaten nicht in das MRT dürfen (z. B. Herzschrittmacher).
- Röntgen: Zeigt keine Bandscheibenvorfälle direkt, kann aber zusätzlich erforderlich sein, um andere Ursachen wie Wirbelkörperbrüche oder ein Wirbelgleiten auszuschließen.
Erst wenn alle Befunde zusammenfließen, kann beurteilt werden, wie schwer der Bandscheibenvorfall ist und welche Behandlung infrage kommt.

Ihr Rücken in besten Händen
Vereinbaren Sie gerne einen Termin in meiner Praxis, wenn Sie bereits eine Diagnose haben, die Schmerzen Ihren Alltag einschränken und Sie sich über mögliche interventionelle wie operative Behandlungsformen informieren möchten. Mit mehr als 20 Jahren Erfahrung stehe ich Ihnen als Neurochirurg auf dem Gebiet der Wirbelsäulenchirurgie zur Seite.
Moderne Schmerzbehandlung
Welche Behandlungsmöglichkeiten gibt es, um beim Bandscheibenvorfall die Symptome zu lindern?
Nicht jeder Bandscheibenvorfall muss operiert werden, im Gegenteil: In vielen Fällen lassen sich die Beschwerden durch konservative Therapien deutlich verbessern. Ziel ist es, den Druck auf die Nerven zu reduzieren, Schmerzen zu lindern und die Beweglichkeit wiederherzustellen.
Typische konservative Maßnahmen sind:
Medikamentöse Therapie
Schmerz- und entzündungshemmende Mittel (z. B. NSAR-Medikamente wie Ibuprofen und Diclofenac) können akute Beschwerden lindern. Bei starken Nervenschmerzen kommen manchmal auch spezielle Medikamente zum Einsatz, die auf die Schmerzweiterleitung wirken (Metamizol; sog. Kanalblocker).
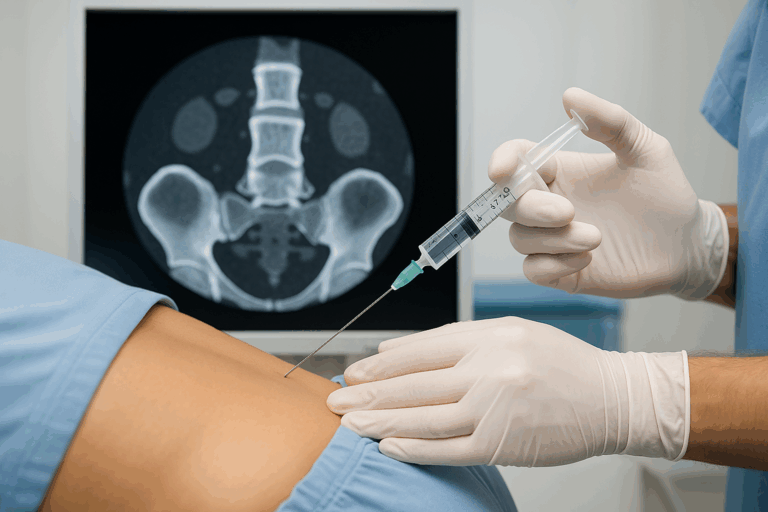
CT-gesteuerte Infiltrationstherapie (PRT)
Wenn konservative Maßnahmen nicht ausreichend wirken oder die Schmerzen sehr stark sind, kann eine sogenannte periradikuläre Therapie (PRT) helfen. Dabei wird unter bildgebender Kontrolle (meist CT) ein Medikament aus Kortison und einem Lokalanästhetikum punktuell an die betroffene Nervenwurzel gespritzt. Diese Methode kann entzündliche Reizungen lindern, Schmerzen reduzieren und so eine Operation möglicherweise vermeiden oder zumindest hinauszögern. PRT kann auch begleitend zur konservativen Therapie erfolgen.
Physiotherapie
Passende Übungen stärken die Rumpfmuskulatur, verbessern die Haltung und fördern die Rückengesundheit.
Wärmetherapie
Wärme kann verspannte Muskulatur lockern und die Durchblutung fördern, besonders bei begleitenden Muskelverhärtungen im Rücken- oder Nackenbereich.
Massagen
Sanfte Massagen unter fachkundiger Anleitung helfen, muskuläre Verspannungen zu lösen und die Beweglichkeit zu verbessern. Wichtig: Nur bei nicht-akuten Beschwerden anwenden lassen.
Wann konservative Maßnahmen ausreichen, hängt von der individuellen Situation ab. Wichtig ist eine engmaschige Betreuung durch Ärzte und Therapeuten und die Bereitschaft, aktiv an der Genesung mitzuarbeiten.
Wann ist eine Operation eines Bandscheibenvorfalls sinnvoll, um Symptome zu lindern?
Die meisten Bandscheibenvorfälle lassen sich gut ohne OP behandeln, doch es gibt Situationen, in denen ein chirurgischer Eingriff notwendig oder zumindest ernsthaft in Betracht zu ziehen ist.
Eine Operation kann sinnvoll sein, wenn:
- konservative Therapien keine ausreichende Wirkung zeigen, selbst nach mehreren Wochen,
- die Schmerzen trotz konservativer und interventioneller Behandlung zunehmen oder unerträglich bleiben,
- neurologische Ausfälle auftreten, z. B. Lähmungen, Gefühlsstörungen oder Kraftverlust in Armen oder Beinen,
- Funktionsstörungen von Blase oder Darm auftreten, etwa ein Kontrollverlust über Urin oder Stuhl (sogenanntes Cauda-equina-Syndrom),
- der Alltag massiv eingeschränkt ist und die Lebensqualität stark leidet.
Ziel des Eingriffs ist es, den Druck auf die betroffenen Nervenwurzeln oder das Rückenmark zu verringern. Dabei kommen moderne, minimalinvasive Verfahren zum Einsatz, die möglichst gewebe- und nervenschonend arbeiten, mit einem kurzstationären Klinikaufenthalt von 3 bis 4 Tagen.
Ob eine Operation nötig ist, hängt immer vom individuellen Befund ab. Ein erfahrener Neurochirurg kann genau einschätzen, ob und wann eine Operation die richtige Entscheidung ist und welche Methode für Sie infrage kommt.

Ihr Rücken in besten Händen
Vereinbaren Sie gerne einen Termin in meiner Praxis, wenn Sie bereits eine Diagnose haben, die Schmerzen Ihren Alltag einschränken und Sie sich über mögliche interventionelle wie operative Behandlungsformen informieren möchten. Mit mehr als 20 Jahren Erfahrung stehe ich Ihnen als Neurochirurg auf dem Gebiet der Wirbelsäulenchirurgie zur Seite.
FAZIT:
Wenn Symptome Ihren Alltag bestimmen, ist ärztlicher Rat gefragt
Ein Bandscheibenvorfall kommt selten aus heiterem Himmel. Rückenschmerzen, Kribbeln in den Extremitäten oder plötzliche Bewegungseinschränkungen sind Signale, die ernst genommen werden sollten. Wer typische Symptome erkennt, kann schneller reagieren und vermeiden, dass sich Beschwerden verschärfen.
Viele Betroffene finden mit konservativen Maßnahmen wie Physiotherapie, Schmerzmedikation oder Muskelaufbau wieder zurück in einen aktiven Alltag.
Wenn Sie merken, dass Ihre Beschwerden den Alltag zunehmend einschränken, lohnt es sich, den nächsten Schritt zu gehen und eine fachärztliche Einschätzung einzuholen. Mit modernen neurochirurgischen Verfahren steht Ihnen ein weiterer Weg offen, den Druck von den Nerven zu nehmen und Ihre Beschwerden nachhaltig zu lindern.
Weitere Artikel aus meinem Ratgeber
Hinweis
Dieser Blogbeitrag dient ausschließlich der allgemeinen Information und ersetzt keine ärztliche Beratung, Diagnose oder Behandlung. Bei gesundheitlichen Beschwerden wenden Sie sich bitte an einen Arzt oder eine qualifizierte medizinische Fachkraft.
Ihr Kontakt zur Praxis
Nur einen Anruf entfernt
Ob für eine Terminvereinbarung oder zur Klärung offener Fragen – mein Praxisteam und ich stehen Ihnen gerne zur Verfügung. Nutzen Sie die untenstehenden Kontaktmöglichkeiten und vereinbaren Sie noch heute einen Termin.
Praxisadresse:
- Dr. med Klase Neurochirurgie
Rothenbaumchaussee 3,
20148 Hamburg
Öffnungszeiten:
Montag: 08:00 bis 10.00 Uhr & 15.00 bis 18.00 Uhr
Dienstag: geschlossen
Mittwoch: 08.00 bis 13.00 Uhr & nach Vereinbarung
Donnerstag: 08.00 bis 13.00 Uhr
Freitag: nach Vereinbarung